Имплантация порт – систем и перманентных катетеров

За последние десятилетия отмечается выраженный успех в лечении онкологических заболеваний. Это стало возможным в результате разработки эффективных программ комплексного лечения, в которых химиотерапии (ХТ) отводится ведущее место. Использование периферических вен в силу их малого диаметра, низкой скорости кровотока, высокой вероятности химических тромбофлебитов и экстравазаций, недопустимо для длительных инфузий и неоднократных введений ХП.
Применение центрального венозного доступа позволяет избежать большинства указанных выше проблем. Однако использование подключичного катетера (ПК) связано с риском развития тяжелых осложнений, как во время катетеризации подключичной вены (ПВ), так и при эксплуатации катетера. Имплантируемые венозные порт-системы (ИВПС) обладают значительными преимуществами по сравнению с вышеописанными венозными доступами, так как не подвержены каким-либо внешним воздействиям, не вызывают дискомфорта у больных и не ограничивают их двигательную активность.
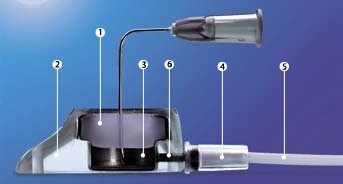
1. Силиконовая мембрана 2.Покрытие из специального материала 3. Титановая камера 4. Соединение канюли порта с ¬катетером 5. Катетер 6. Канюля порта
Что такое порт для химиотерапии?
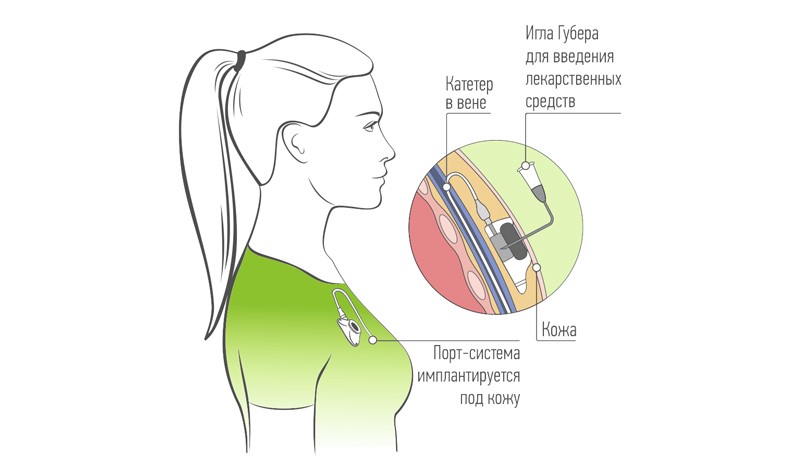
Ифузионный порт – это небольшая емкость, имеющая в основании элементы крепления, а в верхней части силиконовую мембрану, через которую специальной иглой выполняется пункции для забора крови, введения препаратов и промывания устройства. В боковую часть порта подсоединяется катетер; другой его конец размещается в центральной – верхней полой – вене над местом входа в правое предсердие. Впервые ИВПС (Имплантируемые венозные порт – системы) была изобретена в 1988г. в США доктором R.T. Woodburn.
Как проводится установка порта?
Процедура имплантации инфузионного порта проводится в условия рентгеноперационной под местным обезболиванием. Во время процедуры имплантации пациент не чувствует никаких болезненных ощущений и дискомфорта. Через 2-3 часа после операции и проверки работоспособности порта пациент может отправляться домой или переходить к следующему этапу лечения – химиотерапии.
После обработки кожи специальным дезинфицирующим раствором выполняют укол иглой в центральную вену, затем в иглу заводят тонкий металлический проводник, по которому вводят специальный катетер примерно 2 мм в диаметре. Выполняют небольшой разрез кожи и устанавливают порт под кожу, затем соединяют порт и установленный в вену катетер. Разрез ушивают несколькими косметическими швами.
Срок эксплуатации порт-систем зависит от длительности лечения и может состовлять от 6 месяцев до нескольких лет.
Как работает порт – система?
До инъекции кожа вокруг порта асептически обрабатывается. Специальной иглой Губера прокалывают мембрану порта и проверяют проходимость ктетера. Далее игла фиксируется с помощью стерильной салфетки и наклейки. По окончании инфузии химиопрепаратов систему промывают физраствором или физраствором с гепарином.
Основные преимущества применения инфузионной порт-системы:
- позволяет наладить быстрый венозный доступ при необходимости получения крови или экстренного введения препаратов целью спасения жизни;
- существенно снижает риск развития флебитов;
- создаёт возможность многократного введения препаратов раздражающего действия;
- позволяет проводисть регулярный безболезненный забор крови из вены для проведения лабораторных исследований;
- инфузионный порт не создает дискомфорта при обычной жизни, устанавливается незаметно под кожей.
Имплантация перманентного катетера для гемодиализа
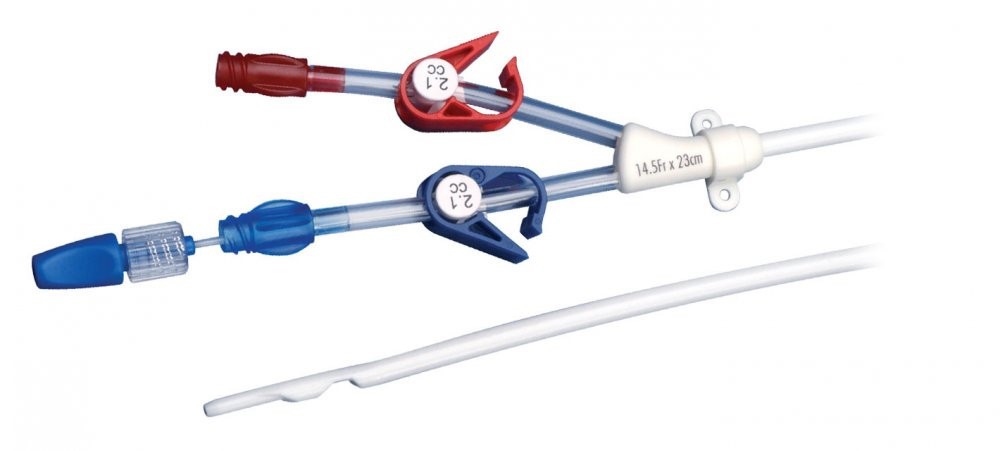
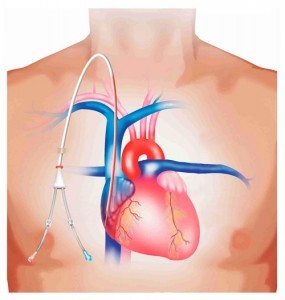
Традиционно заболевания почек относили к редким, но сегодня их высокая социальная значимость и существенная распространенность не вызывает сомнений. По последним данным, хроническую болезнь почек (ХБП) имеют 10–11% населения Земли. Часто больные узнают о своем заболевании слишком поздно, когда медикаментозное лечение уже не способно улучшить их состояние и требуется применение методов заместительной почечной терапии – гемодиализа или перитонеального диализа с последующей возможной трансплантацией почки.
Программный гемодиализ признан ведущим методом заместительной почечной терапии, его доля составляет 60–95%. Исключительно за счет применения гемодиализа можно в течение многих лет не только поддерживать жизнь пациента, но достичь его полной медицинской и трудовой реабилитации. Адекватная гемодиализная терапия больного, страдающего терминальной стадией ХПН, требует постоянного внимания к состоянию сосудистого доступа.
Показанием для формирования временного сосудистого доступа является необходимость проведения срочного сеанса гемодиализа при острой почечной недостаточности или – в отсутствие долговременного доступа – при ХПН. Сосудистый доступ формируется прямо перед процедурой или за 12 часов до проведения гемодиализа.
Показанием для формирования постоянного сосудистого доступа служит необходимость проведения долговременного программного гемодиализа у пациентов с терминальной ХПН. Оптимальным для формирования АВФ признан срок не менее 1 месяца до начала проведения гемодиализа.
Техника имплантации перманентного диализного катетера
Для имплантации данных видов катетеров рекомендовано использовать правую или левую яремную вену. Если пункция яремной вены невозможна, используют подключичные и бедренные вены. В стерильных условиях пунктируется центральная вена, вследствие чего появляется достоверный венозный кровоток, затем по игле в просвет вены заводится струна. Скальпелем надсекается кожа в месте входа струны и постепенно увеличивающимися дилататорами выполняется бужирование подкожного тоннеля. Далее через порт вводится двухходовой диализный катетер, дакроновая манжета фиксируется подкожно, проверяется магистральный кровоток. Катетер гепаринизируется согласно маркировке на его канюлях. После проведенной операции необходим рентгенологический контроль места стояния диализного катетера для исключения острых осложнений.
Оптимальное расположение заборных концов катетера – в правом предсердии.

