Ишемическая болезнь сердца
Ишемическая болезнь сердца — это патологическое состояние, в основе которого лежит ишемия миокарда, возникающая вследствие нарушения равновесия между потребностями сердечной мышцы и коронарным кровотоком.
В 90 % случаев причиной ИБС является атеросклероз, который возникает в результате нарушения холестеринового (липидного) обмена и способствует образованию бляшек на стенках коронарных артерий.
Что надо знать о холестерине?
Холестерин — это одна из жировых фракций крови. Печень синтезирует 80% необходимого холестерина, с пищей должно поступать не более 20%. У здоровых людей холестерин используется для образования новых клеток, синтеза желчных кислот и т.д., а избыток утилизируется. При нарушении липидного обмена лишний холестерин откладывается на стенках сосудов в виде бляшек.
Из печени холестерин проникает в различные органы и стенки кровеносных сосудов в виде особых частиц — липопротеидов низкой плотности (ЛПНП) и липопротеидов высокой плотности (ЛПВП).

Холестерин ЛПНП («плохой») способствует отложению жира на стенках сосудов и приводит к сужению просвета.
Холестерин ЛПВП («хороший») выводит холестерин из сосудистой стенки и препятствует образованию атеросклеротических бляшек. Для поддержания нормального уровня холестерина в крови в первую очередь необходимо ограничить его потребление с пищей.
Триглицериды — еще один тип переносчиков жиров, находящихся в крови. Они служат основными источниками энергии. При повышении уровня триглицеридов более 2 ммоль / л риск появления и роста атеросклеротических бляшек тоже возрастает.
Что такое липидный профиль?
Липидным профилем называется специальный анализ крови, определяющий уровни концентрации жиров и липопротеидов.
Целевые (нормальные) уровни липидного профиля
|
Показатели |
Для здорового человека |
Для пациента с ИБС |
|
Общий холестерин (ХС) |
< 5 ммоль/л |
< 4,5 ммоль/л |
|
«Плохой» ХС ЛПНП |
< 3 ммоль/л |
< 1,8 - 2 ммоль/л |
|
«Хороший» ХС ЛПВП |
> 1 ммоль/л |
> 1 ммоль/л |
|
Триглицериды |
< 1,7 ммоль/л |
< 1,7 ммоль/л |
Как проявляется ишемическая болезнь сердца?
Ишемическая болезнь сердца начинает проявляться, когда хотя бы одна из крупных коронарных артерий сужена более чем на 50-70%.
При сужении просвета артерий доставка крови значительно уменьшается и сердечная мышца не получает необходимого количества кислорода и питательных веществ, в результате возникает ишемия и, как следствие, боль за грудиной.
В критических ситуациях бляшка полностью перекрывает сосуд, кровоснабжение миокарда прекращается и развивается жизнеугрожающее состояние — инфаркт миокарда.
ОСНОВНЫЕ ФОРМЫ ИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА
Основными формами ИБС являются стабильная стенокардия, нестабильная стенокардия, коронарный синдром и инфаркт миокарда.
Стабильная стенокардия
Для стабильной стенокардии характерно появление болей за грудиной, возникающих при усилении работы сердца на фоне физической или эмоциональной нагрузок, когда потребность в кислороде больше, чем его поступление.
Симптомы стабильной стенокардии
Боли, чувство тяжести, давления, жжения за грудиной или в области сердца, которые отдают в шею, плечи, руки (чаще левую).
Первая помощь при приступе стенокардии
1. Прекратите физическую нагрузку. Остановитесь, при возможности сядьте. Обеспечьте приток свежего воздуха.
2. Измерьте артериальное давление (АД). При подъеме АД до 160–180/100 мм рт. ст. разжуйте 1 таблетку коринфара (10 мг) или капотена (25 мг).
3. Если это уже не первый приступ и есть рекомендации врача, то примите 1 таблетку нитроглицерина под язык или ингаляцию нитроспрея. Если боль не проходит через 3 – 5 мин., то повторите прием 1 табл. нитроглицерина под язык или ингаляцию нитроспрея.
4. Если приступ загрудинных болей не удается снять в течение 20 минут, то надо немедленно разжевать 1 таблетку (0,5 г) аспирина (нельзя исключить инфаркт миокарда) и срочно вызвать «Скорую помощь»!
Нестабильная стенокардия
Для нестабильной стенокардии характерно появление болей за грудиной, возникающих в покое или при физических нагрузках, которые раньше хорошо переносились.
Симптомы нестабильной стенокардии
Симптомы такие же как при стабильной стенокардии, однако приступы продолжительней, повторяются чаще, боли становятся интенсивней.
Важно отличать стабильное течение болезни от нестабильного, когда приступы вдруг начинают возникать в состоянии покоя или чаще обычного. Например, раньше вы могли без приступа: пройти в привычном темпе 500 м и вдруг боль стала возникать после 100 м ходьбы подняться по лестнице на пятый этаж, а теперь боли в груди возникают после второго этажа.
Как купировать приступ нестабильной стенокардии?
Первая помощь такая же как при стабильной стенокардии, однако для купирования приступов нестабильной стенокардии требуется более 1 – 2 доз нитроглицерина или ингаляций нитроспрея. При отсутствии эффекта от приема нитроглицерина в течение 20 минут или ухудшении самочувствиия – немедленный вызов «Скорой помощи!»
Острый коронарный синдром
Острый коронарный синдром (ОКС) — острая фаза ишемической болезни сердца продолжительностью до 24 часов. ОКС — первичный (временный) диагноз, трансформирующийся в течение 24 часов в инфаркт миокарда или нестабильную стенокардию.
Симптомы острого коронарного синдрома
Острый коронарный синдром — это пограничное положение между нестабильной стенокардией и инфарктом миокарда. Больные с этим диагнозом являются группой высокого риска и нуждаются в экстренном и интенсивном лечении («Скорая помощь» и госпитализация в блок реанимации и интенсивной терапии или Сосудистый центр)
Инфаркт миокарда
Инфаркт миокарда — гибель участка сердечной мышцы вследствие закупорки коронарной артерии тромбом на фоне атеросклеротической бляшки.
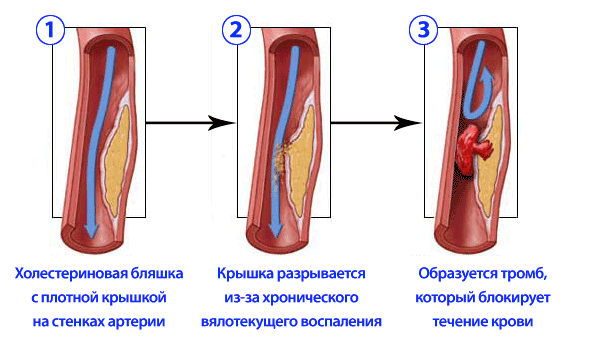
Причиной приступов стенокардии является нарушение кровотока через суженные коронарные артерии, пораженные атеросклерозом. На поверхности бляшки может произойти разрыв и на его месте начинают накапливаться и склеиваться тромбоциты, в итоге образуется тромб — сгусток крови, который сначала затрудняет кровоток, а затем, частично или полностью закупоривая коронарный сосуд, приводит к инфаркту миокарда.
Симптомы инфаркта миокарда
Сжимающая, давящая боль за грудиной, в области сердца, в отдельных случаях в нижней части грудины и в подложечной области, отдает в шею, левую руку, плечо, по интенсивности очень сильная и часто имеет волнообразный характер
Первая помощь при остром коронарном синдроме и инфаркте миокарда
При подозрении на ИМ своевременный вызов «Скорой медицинской помощи» является решающим фактором, так как первые два часа от начала болевого синдрома наиболее опасны для жизни пациента в связи с тяжелыми осложнениями острого ИМ.
Эффективная специализированная кардиологическая помощь:
- «Скорая медицинская помощь»: растворение тромба (внутривенная тромболитическая терапия) — чем раньше, тем лучше!
- Доставка в Сосудистый центр, где проводят коронароангиографию и при необходимости стентирование пораженных коронарных артерий.
КОРОНАРОАНГИОГРАФИЯ
Кровоснабжение сердца осуществляется по левой и правой коронарным артериям.
Коронарные артерии — это сосуды, отходящие от аорты в самом ее начале. Они доставляют кровь в сердце, обеспечивая его насосную функцию и снабжают все органы и ткани организма питательными веществами.
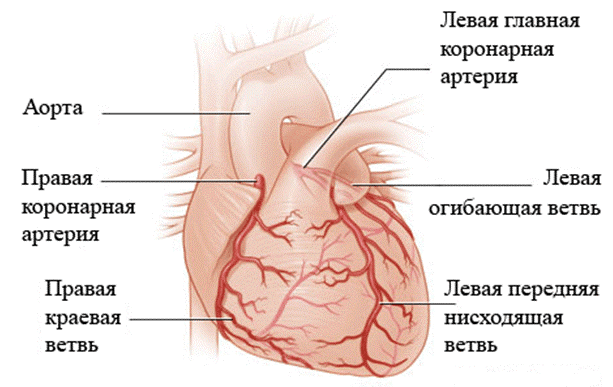
Если хотя бы одна артерия закупоривается или сужается, то уменьшается кровоток и возникает ишемия. Интенсивность и частота приступов зависят от степени поражения атеросклерозом коронарных артерий, питающих сердце.
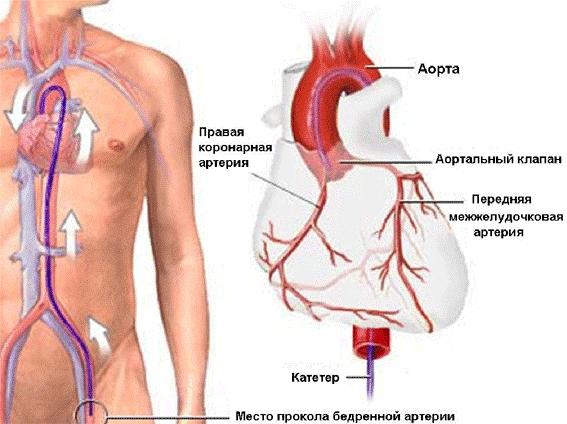
«Золотым стандартом» в диагностике ИБС является коронароангиография — рентгеноконтрастное исследование сосудов сердца, которое с большой точностью позволяет определить характер, место и степень сужения коронарной артерии.
Основные показания для проведения коронароангиографии (КАГ):
- обострение ИБС, ОКС и ИМ;
- нестабильная стенокардия;
- тяжелая форма стабильной стенокардии III-IV функционального классов.
КАГ является самым информативным методом диагностики коронарного атеросклероза, который позволяет получить информацию об анатомическом состоянии коронарных артерий, выбрать метод лечения и определить прогноз.
При КАГ делают прокол лучевой или бедренной артерии и через специальные катетеры в коронарные артерии вводят контрастное вещество. Рентгеновское изображение коронарных артерий отображает просвет магистральных артерий и их ответвлений, что позволяет точно определить локализацию, характер и степень их поражения.
При неэффективности терапевтического лечения ИБС и сужении диаметра одной или нескольких коронарных артерий на 50– 70 % и более назначается реваскуляризация коронарных сосудов (восстановление просвета артерии, пораженной атеросклерозом) с использованием метода ангиопластики со стентированием.
СТЕНТИРОВАНИЕ КОРОНАРНЫХ АРТЕРИЙ
Ангиопластика со стентированием — малоинвазивный способ восстановления внутреннего просвета стенозированных артерий сердца с помощью эндоваскулярных приспособлений — баллонных катетеров и стентов.
Как проводится стентирование коронарных артерий?
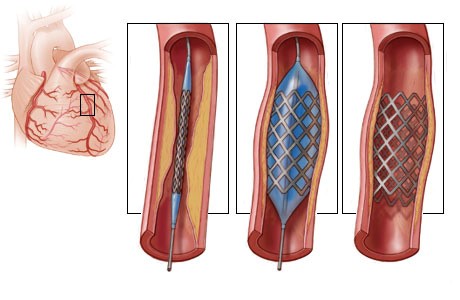
Если во время проведения коронароангиографии были обнаружены критические сужения в коронарных артериях, то сразу проводится процедура стентирования.
Через бедренную или лучевую артерии с помощью катетера в место стеноза сосуда вводится в сложенном состоянии баллон с надетым на него стентом (металический каркас).
В месте сужения баллон раскрывается под давлением и «раздавливает» атеросклеротическую бляшку, расширяя артерию и расправляя стент.
После этого баллон сдувают и удаляют из артерии, а стент остается в месте бывшего стеноза постоянно, обеспечивая нормальный кровоток, и тем самым устраняет причину приступов стенокардии. В зависимости от длины и локализации стенозов может понадобиться несколько стентов.
Это вмешательство является малотравматичной процедурой, не требующей наркоза, больной находится в сознании и помогает врачу, сообщая о своих ощущениях. Продолжительность процедуры составляет 45-60 минут.
Послеоперационный период
1. После стентирования больной из операционной переводится в отделение кардиологической реанимации и интенсивной терапии (ОКРИТ) под наблюдение медицинского персонала с постоянным мониторированием ЭКГ, пульса, артериального давления.
2. На место прокола накладывается тугая повязка.
3. Больной должен соблюдать строгий постельный режим, при лучевом доступе и отсутствии противопоказаний по основному заболевани, возможна
4. Время нахождения в БРИТ:
- при нестабильной стенокардии — 12–24 часа
- при инфаркте миокарда — 1–4 дня
- при стабильной стенокардии — 12-24 часа
5. При выписке больной должен получить:
- выписку из истории болезни и ЭКГ
- диск с результатати КАГ и стентирования
- рекомендации для дальнейшего лечения.
6. После выписки больному, которому проведено стентирование, для адаптации и предовращения осложнений требуется медикаментозная терапия, рекомендации по образу жизни и кардиореабилитация.
Медикаментозное лечение после стентирования коронарных артерий
Итак, Вам установили стент в коронарном сосуде и сердце получило «вторую жизнь». Однако Вы должны знать, что стентирование только ликвидирует сужение сосуда, но не влияет на атеросклероз — причину стеноза, и если не лечить основное заболевание, то неизбежно произойдет рецидив: образование тромбов и зарастание стента, следовательно повторное развитие инфаркта миокарда. Все пациенты после стентирования коронарных артерий должны принимать следующие группы препаратов. − Антитромбоцитарные препараты
Ацетилсалициловая кислота: аспирин (75-100 мг) утром — неопределенно долго. Регулярный прием аспирина при отсутствии противопоказаний (язва желудка, 12-перстной кишки, гиперчувствительность к аспирину и др.) при ишемической болезни сердца снижает риск развития инфаркта миокарда в среднем на 25–30 %.
Тикагрелор (90 мг 2 раза в сутки) или клопидогрел (75 мг в сутки) утром — принимать не менее 1 года.
Гиполипидемические препараты, понижающие уровень холестерина крови
Статины: розувастатин, аторвастатин — 1 раз вечером. Положительное влияние статинов на продолжительность жизни больных ИБС отмечается через 1,5 – 2 года, а первые благоприятные сдвиги — через 3 – 6 мес. Статины назначаются однократно, вечером, поскольку синтез холестерина наиболее активен ночью. Доза статина определяется врачом в зависимости от уровней липидного профиля (целевой уровень холестерина ЛПНП < 1,8 ммоль/л)
Бета-адреноблокаторы
Метопролол, бисопролол, небиволол — дозы по назначению врача
Нитраты
Для купирования приступов стенокардии необходим прием препаратов из группы нитратов (нитроглицерин, нитроспрей), для профилактики приступов — изосорбит-5 мононитрат.
Ингибиторы АПФ, антагонисты рецепторов ангиотензина II
Для лечения повышенного артериального давления и сердечной недостаточности назначают:
- ингибиторы ангиотензин-превращающего фермента (ИАПФ): эналаприл, периндоприл, лизиноприл
- антагонисты рецепторов ангиотензина II (назначают, если при приеме ИАПФ появляется кашель): валсартан, кандесартан, лосартан
КАК ДОЛЖНА ИЗМЕНИТЬСЯ ЖИЗНЬ ПАЦИЕНТА ПОСЛЕ СТЕНТИРОВАНИЯ КОРОНАРНЫХ АРТЕРИЙ?
Оздоровление образа жизни
Контроль артериального давления
Ежедневное измерение артериального давления и пульса с записью в Дневнике пациента. При неоднократном повышении АД более 140/90 мм рт. ст. необходимо обратиться к врачу для коррекции лечения!
Категорический отказ от курения
Гиполипидемическая диета
- Уменьшить потребление животных жиров. В диете должны преобладать тощие сорта мяса и птицы (150 г / сутки)
- Увеличить долю ненасыщенных жиров: растительное, оливковое масла, жирная рыба «холодных морей» (сельдь, скумбрия, форель и лосось)
- Низкокалорийные кисломолочные и молочные продукты (0,5–1 %)
- Овощи и фрукты — не менее 500 г
- Хлеб из муки грубого помола, отруби, крупы из неочищенных зерен
- Ограничить сахар, соль (не более 1 чайной ложки без верха, включая готовые продукты) - Исключить алкоголь
Нормализация массы тела
Наибольшее распространение для определения избыточной массы тела получил индекс Кетле:
ИК = масса тела (кг) : рост 2 (м2 )
ИК = 19–24 — нормальный вес
ИК = 25–29 — избыточный вес
ИК = 30 и более — ожирение
Избыточная масса тела является независимым фактором риска ИБС и сопровождается увеличением потребности миокарда в кислороде. Причиной ожирения в 80 % случаев являются переедание и малоподвижный образ жизни, 20 % — эндокринные и церебральные нарушения.
Для нормализации веса при ожирении рекомендуется низкокалорийная диета (1600–1800 ккал в сутки) и аэробная физическая активность (ходьба, плавание и др.) 30–60 мин. 3–5 раз в неделю с соблюдением рекомендаций врача.
Адекватные физические нагрузки
В последние годы появилась отчетливая тенденция к более активному назначению дозированных аэробных нагрузок больным ИБС, в том числе после стентирования коронарных артерий. Интенсивность и режим физической нагрузки подбираются индивидуально.
Кардиореабилитация
Эффективная кардиореабилитация позволяет повысить качество жизни и снизить смертность среди больных, перенесших инфаркт миокарда и коронарное стентирование. Программа восстановления должна проводиться под контролем врача кардиолога. После выписки из стационара реабилитацию необходимо продолжить в амбулаторных центрах кардиореабилитации, коронарных клубах, загородных базах реабилитации, кардиологических санаториях.
Полный цикл кардиореабилитации поможет больному адаптироваться к реальным условиям жизни после того, как он окажется без постоянного медицинского наблюдения.
Физическая реабилитация
Допустимая интенсивность и режим физической активности подбираются индивидуально в зависимости от тяжести заболевания на основании порогового значения частоты сердечных сокращений (ЧСС), которая определяется врачом во время нагрузочного теста.
Нагрузочный тест проводится врачом на велоэргометре или «бегущей дорожке» с регистрацией артериального давления, пульса, ЭКГ. ЧСС в момент возникновения болей в груди или ишемических изменений на ЭКГ считается пороговой, а зона безопасного пульса (ЗБП) определяется следующим образом:
ЗБП = ЧСС пороговая х (0,6…0,75)
Пример Во время тестирования боли в груди или ишемия на ЭКГ появились при ЧСС = 120 уд. / мин. Следовательно, ЧСС порог. = 120, а ЗБП находится от 72 до 90 уд. / мин ЗБП1 = 120 х 0,6= 72; ЗБП2 = 120 х 0,75 = 90
С учетом ЗБП для каждого больного кардиолог и врач лечебной физкультуры составляют индивидуальную программу дозированных физических тренировок, определяют их интенсивность, продолжительность и частоту.
Для больных ИБС благоприятны только аэробные тренировки (ходьба, бег трусцой, велосипед, плавание и др.). Статические нагрузки (подъем тяжестей) противопоказаны. Длительные физические тренировки в аэробном режиме увеличивают резервы сердца, уменьшают частоту приступов стенокардии, что позволяет уменьшать дозы лекарственных препаратов и повысить качество жизни.
Цикл тренировок проходит под наблюдением врача до полной адаптации больного к нагрузке. Затем пациент должен продолжить тренировки самостоятельно. Домашние тренировки могут продолжаться неопределенно долго, но обязательно 1 раз в 6–12 мес. надо проводить контрольные нагрузочные тесты.
Психологическая реабилитация
Частые приступы стенокардии, страх перед возможным инфарктом миокарда или уже случившийся инфаркт нередко являются причиной длительного стресса.
Своевременная консультация психотерапевта поможет выявить депрессию, тревогу и другие психневротические отклонения с использованием «шкалы депрессий и тревоги», компьютерного теста «СМОЛ» и назначить адекватное лечение (рациональная психотерапия, видео-аудио технологии, аутотренинг, мышечная релаксация, седативные и психотропные средства).
Профессиональная реабилитация
Профессиональная реабилитация подразумевает обязательное согласование допустимой интенсивности нагрузок, режима и условий труда с лечащим врачом. По возможности надо исключить ночные смены и длительные командировки, может возникнуть необходимость смены профессии сопряженной с физическими нагрузками или частыми стрессами. При необходимости лечащий врач с кардиологом направляют больного на специальную комиссию для решения вопроса о группе инвалидности и перехода на более легкий труд.
Сексуальная реабилитация
Во время интимной близости у больных ИБС может увеличиваться пульс до 120 – 130 уд. / мин. и значительно повышаться артериальное давление. Это приводит к росту потребности сердца в кислороде и может явиться провоцирующим моментом для развития приступа стенокардии.
Вопрос возможности возобновления сексуальных отношений у больных ИБС требует достижения определенного уровня физической активности и решается врачом после выполнения стресс-теста с нагрузкой не менее 75 Вт или нагрузочной пробы Larsona (подъем по лестнице на 20 ступенек за 10 сек. без боли и дискомфорта в груди).
Медицинский контроль состояния здоровья
При острой боли за грудиной более 20 мин. — срочно вызвать «Скорую помощь»!
1. Две недели контроль ЭКГ (2 раза в день)
2. Нагрузочная проба (тредмил-тест, велоэргометр) через 2 месяца после стентирования — по назначению кардиолога
3. Контрольный осмотр кардиолога РСЦ (при себе иметь результаты нагрузочной пробы, эзофагогастродуоденоскопию) через 2 мес. после выписки, через 1 год, либо по индивидуальным показателям.
4. При ухудшении самочувствия (появление или учащение приступов стенокардии) обращаться к кардиологу поликлиники (терапевту), при приступе в течение 20 минут – немедленный вызов СМП.
Диспансерное наблюдение
1. Визит к врачу при отсутствии жалоб на боли в груди — 1 раз в 3 мес. в течение 6 мес., далее 1 раз в год
2. Функциональные методы исследования (по назначению врача): ЭКГ – 1 раз в 3 мес. в течении 6 мес., далее 1 год; нагрузочная проба на велоэргометре или тредмиле («бегущей дорожке») – через 3 мес., затем 1 раз в год в 6-12 мес.; суточное мониторирование ЭКГ (ХолтерЭКГ) – через 3 мес. и ЭХОКГ— через 6 мес.
3. Контроль липидного профиля каждые 3 мес. в течение 1 года после стентирования, в последующем —по назначению лечащего врача.
Пациенты, которым установлены стенты в коронарных артериях должны помнить, что стентирование ликвидирует только сужение сосуда, но не избавляет от основного заболевания. Для того, чтобы избежать повторного стеноза необходим регулярный врачебный контроль, адекватная лекарственная терапия и оздоровление образа жизни, направленное на коррекцию факторов риска ишемической болезни сердца.

